
病理学诊断对于临床治疗至关重要,被称为医学诊断的“金标准”,病理医师被称为“医生的医生”。遗憾的是,在全球范围内,均面临着病理医师极度短缺的现状。以我国为例,注册在案的病理医师人数仅约一万人,相比于卫健委建议的至少十万名病理医师,有着近10倍的差距。病理医生的培养周期较长,通常在五至十年,让这一严峻的现实雪上加霜。病理医师人才队伍的短缺,带来了病理诊断的世纪难题,亟待通过技术的方式来改变整个病理诊断的现状。
近几年来,在全球范围内,传统病理科已经步入数字化与智能化转型的进程之中。越来越多的大型医院与医疗中心,都开始将部分或者全部将实体玻片进行数字化,在全数字病理切片上完成诊断工作。全数字病理切片在全球范围内的广泛采用,为智慧病理系统的研发与规模化应用打下了坚实的基础。能够预见的是,在接下来的三到五年内,全球的病理诊断将会发生翻天覆地的变化,人们将这一过程称为“肿瘤诊断新基建”。
在2020年8月发表于Nature Communications的研究中,我们报道了在中国人民解放军总医院临床科研应用的胃部病理辅助诊断系统。该系统在中国人民解放军总医院超过3000张真实世界测试切片上达到了接近100%的灵敏度和80.6%的特异性。与此同时,通过中国医学科学院肿瘤医院与北京协和医院样本的多中心测试,证明了该系统的稳定性。
我们认为,人工智能的灵敏与高效将同病理医师广博的知识实现互补。在本研究中,我们提出严格的多读片者多案例(multireader-multicase,MRMC)实验方案,对16位病理医生在有无人工智能辅助情形下的诊断效果进行评估。研究结果表明,拥有人工智能辅助后,病理医生的诊断敏感度显著提升,同时阅片时间显著下降。
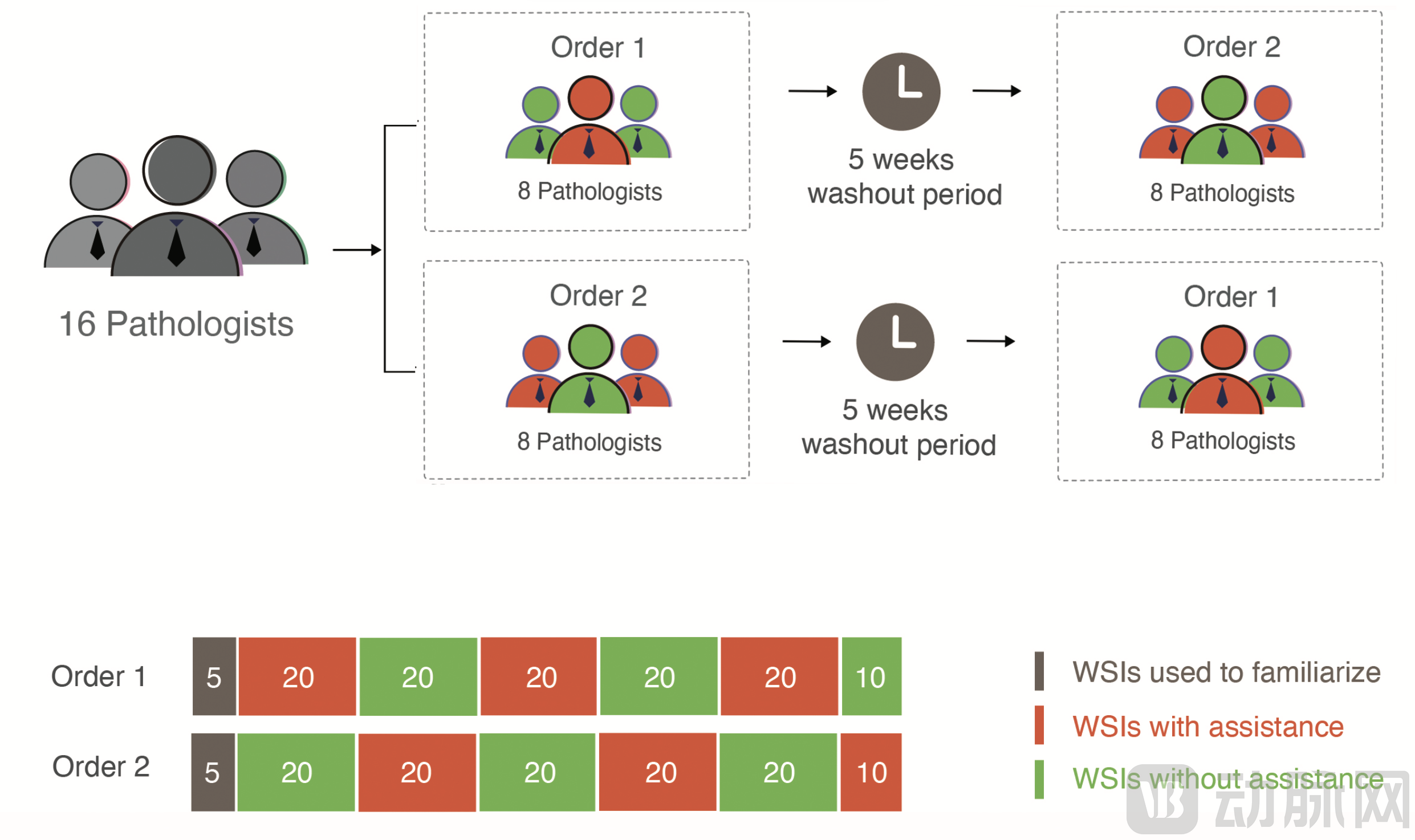
图1. 实验设计
本研究共入组110例胃部活检病理标本,每一例取一张切片,其中包含50例恶性、60例良性样本。16位病理医生在有无人工智能辅助的情况下,对所有样本进行良恶性的诊断,将每个样本被划分到四种不同的类型中:确定恶性、可能恶性、可能良性、确定良性。在诊断过程中,每20例样本切换一次辅助模式(有/无人工智能辅助),中间经历5周的洗脱期。对于有诊断辅助的样本,可以通过点击键盘上的空格键来打开或关闭恶性肿瘤区域的热力图。为了尽可能地贴近临床诊断流程,诊断没有时间限制,病理医生可以在测试过程中休息,其中的时间不会被计入总诊断时长。这样的实验设计,允许我们对每位病理医生在每一例样本有/无人工智能辅助条件下的诊断结果进行比较。
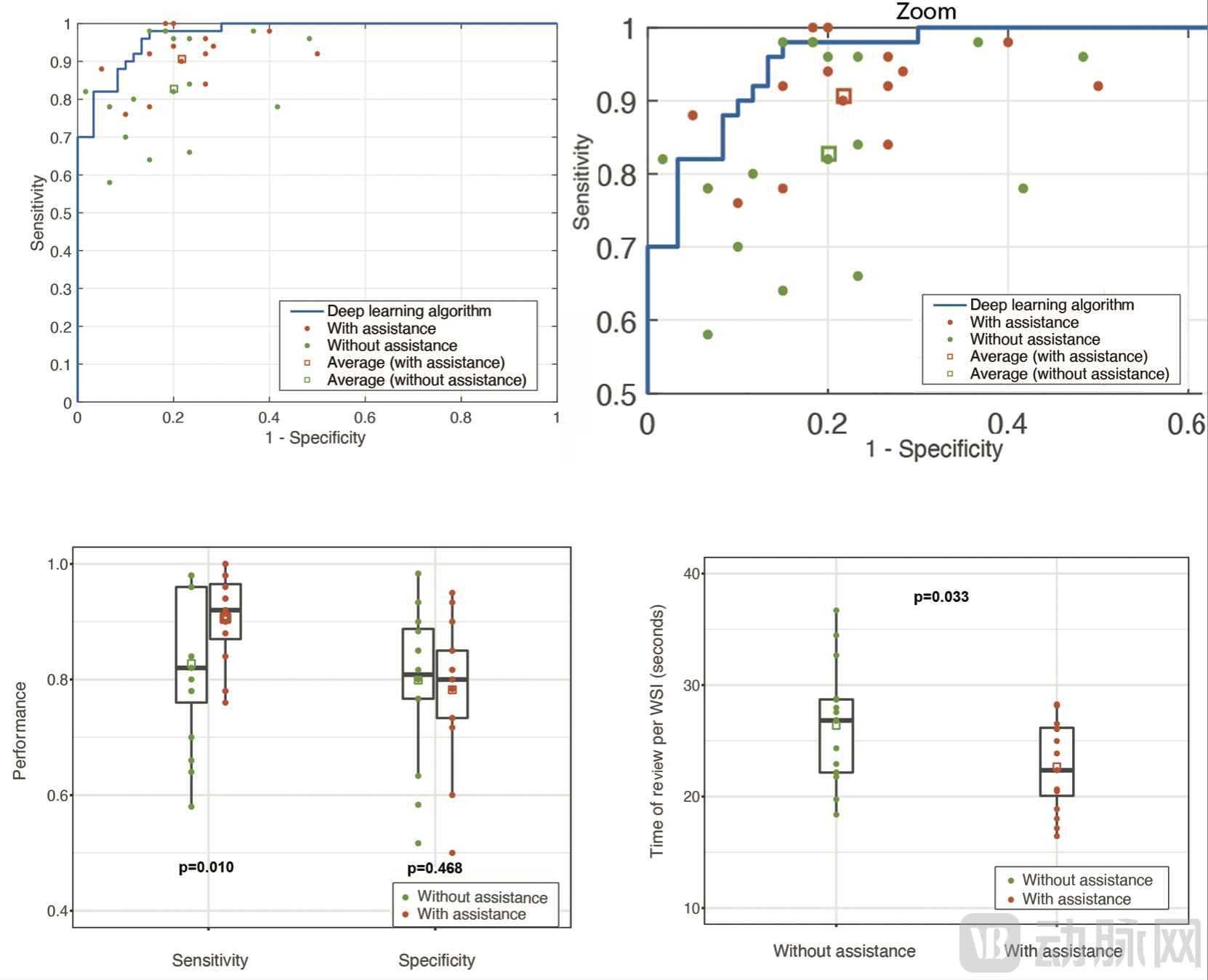 图2. 实验结果
图2. 实验结果
数据表明,拥有人工智能辅助的病理医生在诊断方面表现出更高的敏感度(90.63% vs. 82.75%,P=0.010),每例样本的平均诊断时间有明显缩短(22.68s vs. 26.37s,P=0.033)。特别地,对于肿瘤区域较小及诊断有难度的病例,人工智能可以显著提高诊断的准确性。
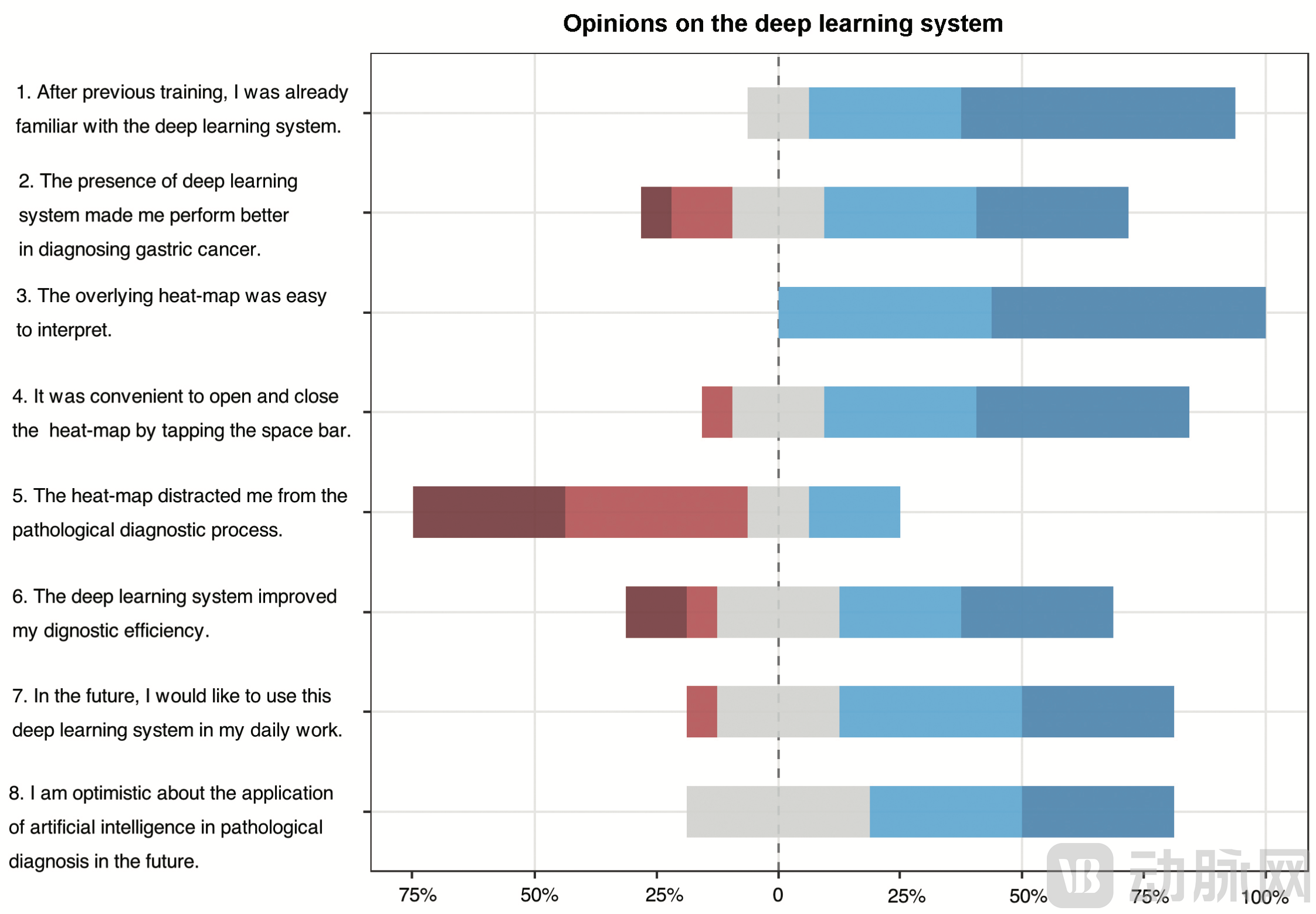
图3. 病理医生对人工智能平台的评价
展望未来的病理科,数字病理与人工智能将推动传统病理走向智慧病理时代。透彻影像已将最前沿的人工智能技术应用到中国人群肿瘤高发器官的诊断中,其中胃、肠、肺、前列腺、泛器官淋巴结转移癌的诊断模块已经包含在Thorough Insights | 透彻洞察平台中,子宫内膜与宫颈诊断模块将于近期发布。除了进行恶性肿瘤的识别之外,人工智能平台还能够自动完成恶性肿瘤的分型及良性病变的识别。
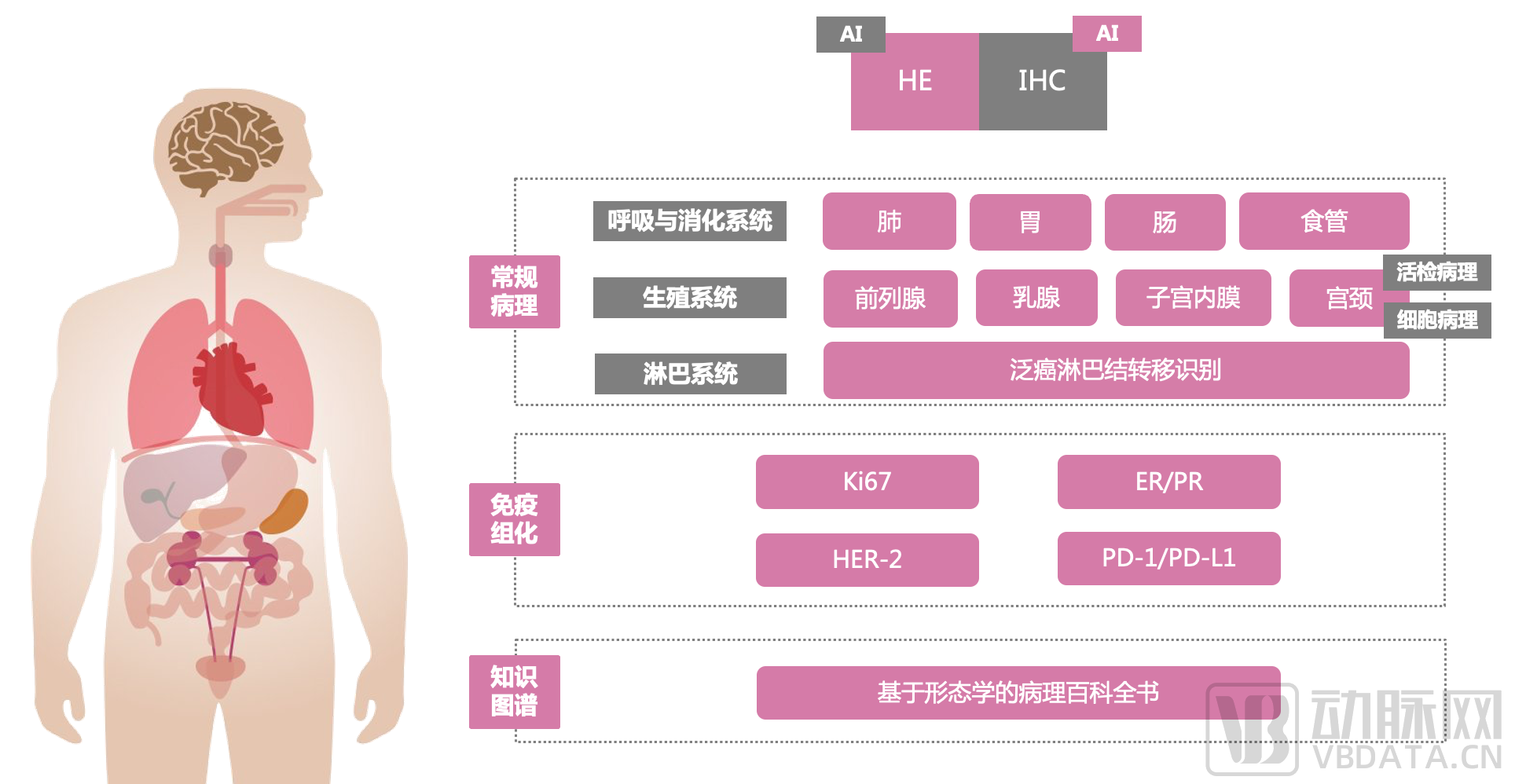
图4. Thorough Insights | 透彻洞察
在不久的未来,病理叠加检验、放射、临床表现等信息,我们便能够通过人工智能为患者提供更加个性化的诊疗服务,提高肿瘤患者的诊出率与治愈率。






























