本文所引用报告内容及数据经北京东软望海科技有限公司授权,未经许可不得转载。
2019年10月20日,以“智变”为主题的全球医院精益运营论坛暨第二届HIA大数据国际峰会在山东青岛召开。众多行业专家在一起,围绕大数据、DRG、价值医疗和医改下医院精益运营管理等话题进行了深入探讨。作为本次大会的重头戏之一,《2019HIA医院运营分析报告》也在论坛上正式发布。
DRG将推动医疗体系向价值医疗转变
中国医科大学医院管理研究所所长、东软望海产品与数据研究院院长郭启勇教授在当天的论坛上首先对DRG与价值医疗进行了解读。

中国医科大学医院管理研究所所长、东软望海产品与数据研究院院长郭启勇教授
根据德勤发布的《2019全球医疗健康展望》报告,2013-2017年全球医疗健康支出年增长率为2.9%,2018-2022年的增长率更将大幅提升,达到5.4%。届时,2022年全球医疗健康支出预计将达到10.059兆美元(即100590亿美元)。与此同时,政府对于医疗健康的支出却在下降。根据《经济学人》的预测,全球医疗健康支出占GDP比例由2015年的10.3%下降到2019年的10.1%。
随着我国快速进入老年社会,以及出生率的减少。在职职工增长率在近年的多数年份都低于离退人员增长率。基本医保长期收少支多,面临巨大的费用压力。尽管政府一直在提高医疗卫生的支出,将全国财政医疗卫生支出预算从3191亿元(2008年)增加到15291亿元(2018年),医疗卫生支出占财政支出的比例也从2008年的5%大幅提升到7.3%;但基本医保入不敷出已是不争的事实。
以辽宁省为例,2018年,14个省辖市中仅有沈阳市和大连市维持了医保的平衡,剩下的12个城市在11月后医保都已经亏空。事实上,我国一半以上的区域现状都是如此。
正因为此,DRG在最近两三年越来越受到关注。不同于传统的支付模式,DRG基于病种进行支付。这种支付模式的改变将会影响医疗行为的改变,需要医疗机构在保障医疗质量的前提下降低医疗成本才能获得更好的受益。
郭启勇教授认为,DRG的实施将推动医疗体系从传统医疗体系向价值医疗体系转变,并满足国家管理机构、付费方(政府或者保险公司)、医疗机构三方的需求。
首先是医疗机构的运营会更加精益化。DRG实施的核心是临床路径,临床路径则可以规范标准流程的医疗工程化,从而使医院更好地控制成本。医院的高效运行可以增加绩效,让医护人员的付出得到应有的回报。
对于付费方而言,DRG可以更好更精确地控制费用结算,只为有效的治疗途径和药物买单。这并不意味着付费方要一味减少支付,而是如何合理有效地使用经费,在可控的同时保障运行的支付。
对于以政府提供的基本医保为主的我国来说,DRG还可以很好地缓解医保大量浪费入不敷出的问题。而对于商业保险来说,DRG的实施则为他们开发更有针对性的保险计划提供了依据,从而促进商业保险的发展。
对于卫健委代表的政府卫生机构来说,DRG可以解决医疗质量的控制问题,从而为百姓提供更好的医疗服务。临床路径的精细化会帮助改善医疗质量,基于病种付费的支付方式则督促医疗机构提升医疗质量。在已经实施DRG的部分地区,管理机构会要求医疗机构承担一定时间内再次治疗的费用。在这种情况下,医疗机构便有很大的动力去提升医疗质量。
在传统医疗体系中,三方的利益并不一致;而在价值医疗体系中,政府卫生机构、付费方和医疗机构则在降低成本上达成了共识,有动力也有途径来找出针对患者重要的疗效,从而使得患者从中受益。
作为价值医疗的中心载体,医院如何在新的体系中通过精益运行降低医院运营成本,在保障服务质量不下降的前提下以最合适的成本来实现可持续运营,这将是医院的核心竞争力所在。数据驱动价值医疗,郭启勇教授表示医院在未来需要实施数据分析,根据数据改善流程,调整人员结构才能够完成价值医疗。
与此同时,郭启勇教授也强调,医生应该以患者为中心,以疾病为中心进行诊疗;而非用DRG的思维,在成本的角度来看病。在诊疗过程中需要做到的是选择最有效最利于患者的治疗方式,但同时要考虑到病种付费,不要过度治疗。
DRG不可能覆盖所有疾病,有一定比例常见病多发病才能用DRG的模式来管理。比如,春季流感高发,流感治疗的花费是多少,赔付比例是多少,需要较大规模的统计才能得出科学的结论。这样,更加有利于医保的精细化管理和国家的有效的投入。
除了医疗机构需要改变思维,郭启勇教授认为患者也需要改变自己的思维。大家应该更加关注自己的健康,而不是像现在一样,直到病入膏肓才关注身体健康。一个典型的例子是长假之后医院收治的急性胰腺炎病人会急剧增多,如果病人稍微控制一下饮食,就会极大地减少这种情况的发生。
从价值医疗的角度而言,大部分人一生中医疗开支中最大的一部分都来自于临终治疗。早期可能需要自己支付90%的比例,在医改之后,这个比例明显下降,但是至少仍然有50%左右。对于多数人来说,这一次的治疗是痛苦过程中的治疗,没有太大的价值。如果改变观念,将这些治疗的费用转移到预防疾病,保持身体健康方面,就更有价值,生活质量也要好得多。
相比后知后觉,对疾病采取提前预防和定期体检更为有效。只有每个人都提高健康意识,提高对于健康支出的认识,才能够保证社会的健康。
《2019HIA医院运营分析报告》解读:三甲医院结余首次为负
自2015年开始,东软望海每年都会制作发布医院运营分析报告。这一报告基于东软望海在医院管理运营上持续不断的16年经验,并依托大量详实医院运营数据,结合资深专家意见对当年医院运营进行多层次多维度分析总结,辅助医院运营管理,具有极高的参考价值。随着HIA健康信息联盟在2019年初成立,这一分析报告也将秉承联盟“分享、创新、发展”的理念为联盟成员赋能。
郭启勇教授对《2019HIA医院运营分析报告》做了解读。报告根据国家卫生健康委历年的统计数据,对我国医院运营现状进行了分析。
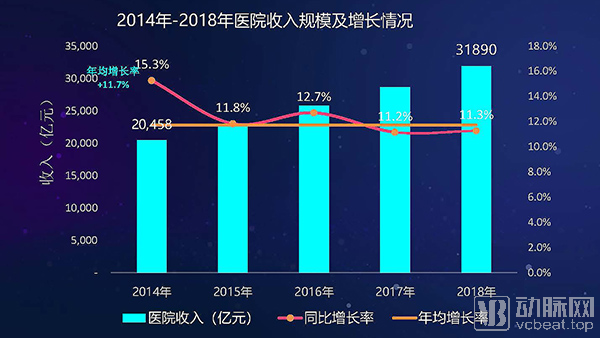
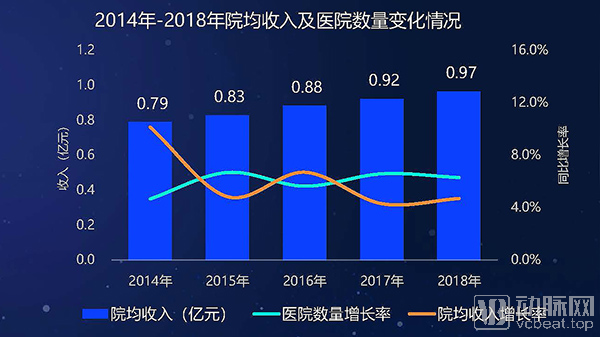
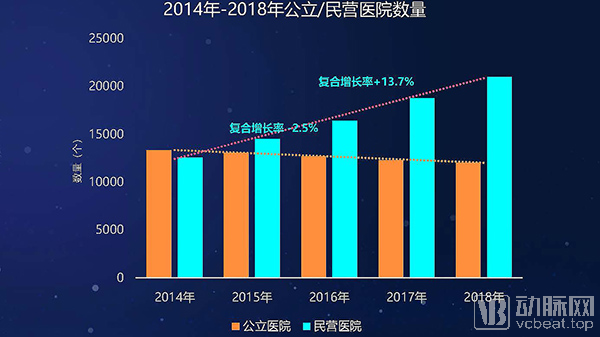
2014-2018年,我国整体医院收入规模保持高速增长,年均增长率达到11.7%。不过,近年来这一增速有放缓趋势。近年来,整体医院数量保持稳步增长,2018年医院数量超过3万;院均收入增长有放缓趋势,近几年增幅低于医院数量增幅。
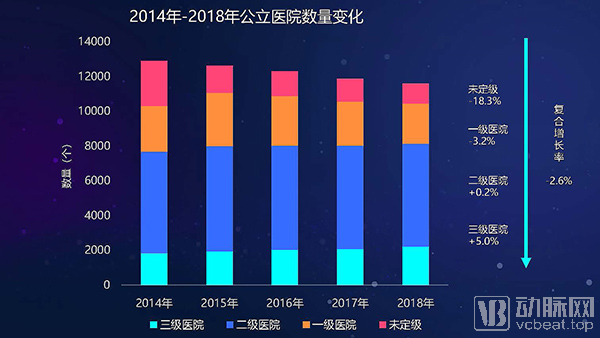
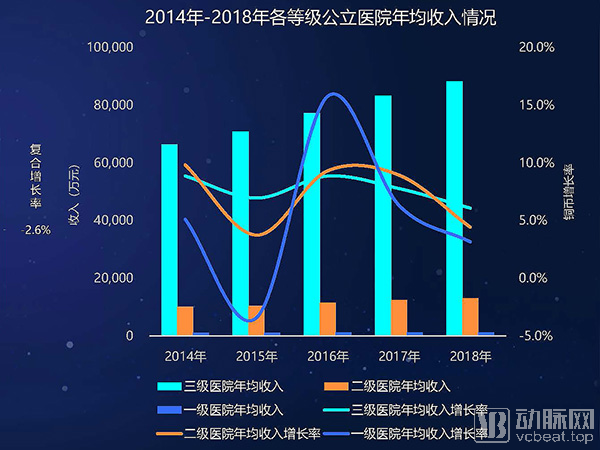
公立与民营医院的收入规模对比部分,公立医院近年来总数逐年减少,年均降幅达到2.6%。各等级医院收入增速放缓,2018年增速均在5%上下。
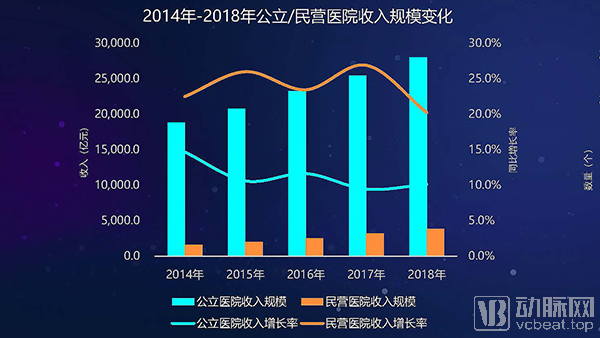
近年来,公立医院收入明显高于民营医院,但公立医院收入占比逐年下降,在2017年降到九成以下,增速在近几年保持在10%左右。随着社会办医政策从一视同仁转向优先倾斜,民营医院在近年得到快速发展,尤其在医院总收入规模上增速较快,复合增长率达到24.7%。
总的来看,2019年医院收入总规模快速增长,公立医院数量下降但收入总额增长,非公医院数量与总收入规模呈现快速发展的特点。
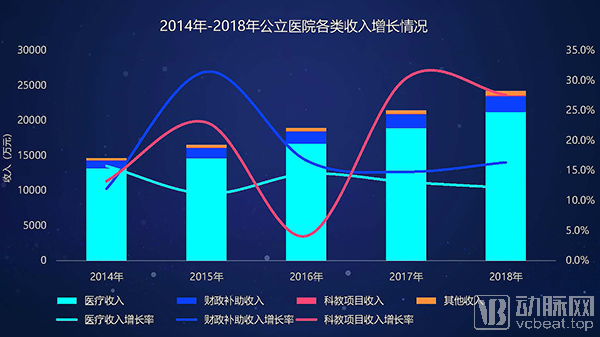
在收入构成部分,公立医院近年来的年均医疗收入高速增长,增速保持在10%以上。不过,财政补贴收入占比也在逐年上升,财政补助收入增速从2014年的7.7%上升到2018年的9.5%,已经超过医疗收入增速。另外,科教项目收入也在2017年有大幅上涨。
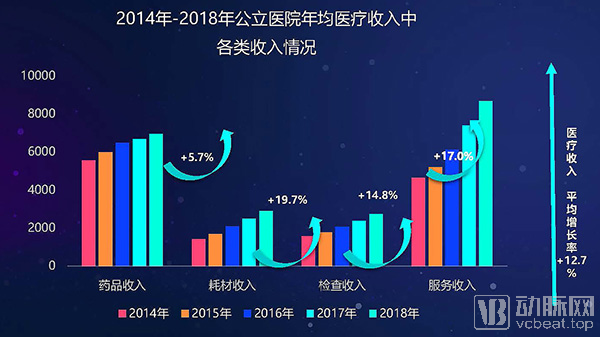
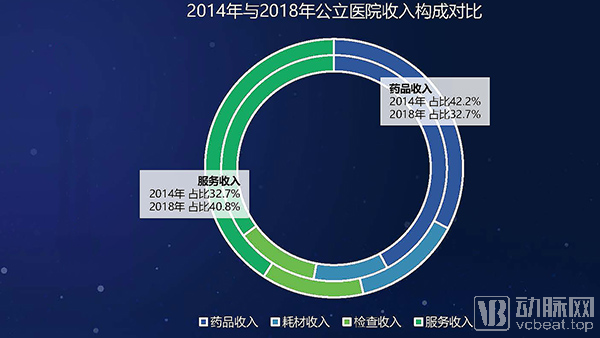
近五年来,公立医院服务收入(剔除药品收入、耗材收入、检查检验后的医疗收入部分,主要包含治疗收入、手术收入、护理收入等)实现大幅增长。2018年服务收入超过药品收入,达到8655万元,在总收入中的比例达到了40.8%,已经超过了药品收入。耗材收入的总量虽然不高,但占比在迅速增加,2018年耗材收入的增长率高达19.7%,是各类收入中增速最快的。
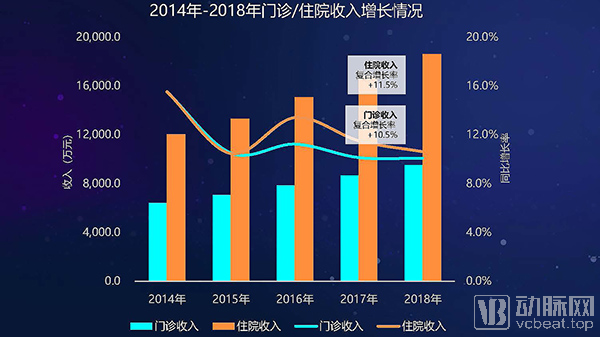
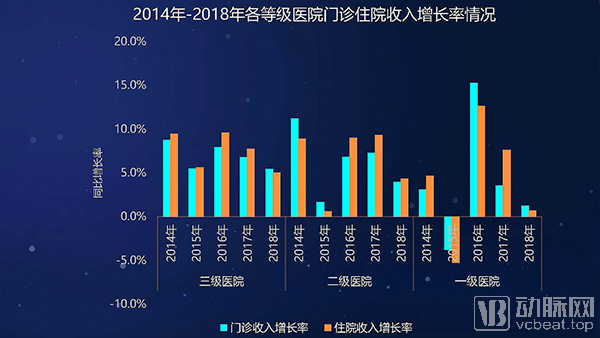
医院年均医疗收入中,门诊收入与住院收入比例保持平衡,住院收入近年增速略高于门急诊收入增速。从各等级公立医院来看,也呈现住院收入增速高于门诊收入的现象。
2016年开始,二级医院的门诊收入增长率大幅提高,三级医院的门诊收入增长率则在下降。郭启勇教授认为这体现了国家调控分级诊疗的成功,社区医院及二级医院门诊量大量增加,三级医院则相对下降。
我国很多城市医保并不报销门诊费用,只有住院才能报销。这是住院占医院总收入比例上升的主要原因之一。
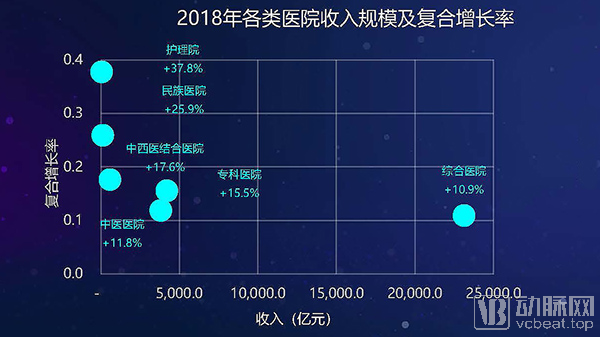
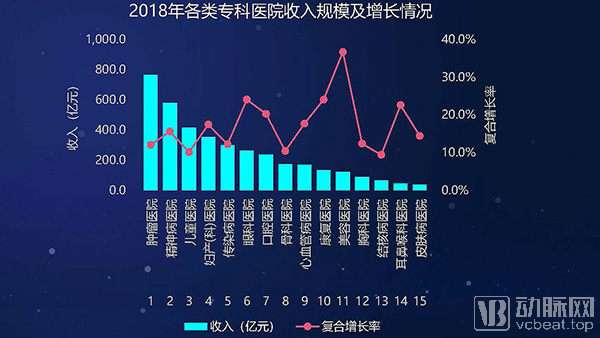
2018年,综合医院收入规模超过2亿元,复合增长率达到10.9%。专科医院收入规模在近几年增长较快,已超过中医医院。这其中,美容、康复、眼科及口腔医院年复合增长率均超过20%,心血管病医院收入规模也在几年里大幅增长。受出生率持续下降影响,妇产(科)医院收入规模增速较前几年显著下滑。
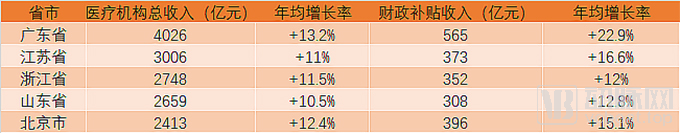
各地区对比,广东省医疗机构收入规模长年位居首位,其财政补贴收入也在高速增长,浙江、江苏、山东等收入规模排名前列省份,近年来年均增长保持在10%以上。
郭启勇教授认为,这表明这几个地区的政府在加大对医疗卫生方面的投入。只有发展地区经济,才能解决社会发展问题以及医疗问题。发展才是硬道理。
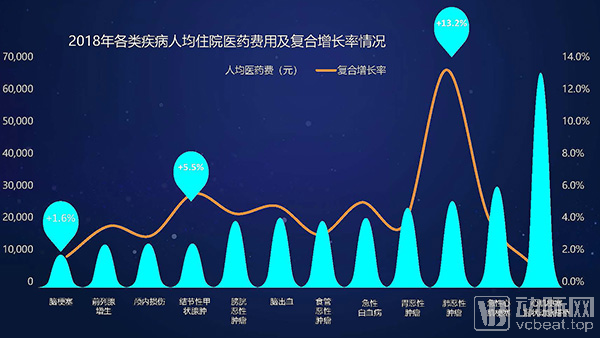
从各类疾病人均住院医药费用变化情况来看,心肌梗塞冠状动脉搭桥疾病费用长期处于高位,但费用增速在逐渐放缓。恶性肿瘤疾病人均住院医药费用年复合增长率相对最高,达到13.2%。其中,胃恶性肿瘤和食管恶性肿瘤在2018年人均住院医药费用较去年增长不足1%。脑梗塞及腰间盘突出等疾病人均费用出现下滑,可见药品取消加成对一系列疾病费用产生了影响。
根据HIA联盟分享的数据,报告还对医院成本进行了全面细致的统计。得出了几个结论:在人员成本上,受访三级医院的人员成本已经超过药品成本,成为主要成本来源,但呈现出下降的趋势。原因在于分级诊疗的推行导致二级医院服务量的,使得二级医院的人才需求越来越大。
由于国家政策对药品价格的持续限制,三级医院的药品成本增速放缓;二级医院近两年的药品成本也保持稳定。总的来说,药品成本占比在持续下降。
不过,郭启勇教授也认为,随着国家逐步要求二级医院全部执行靶向治疗药,乃至在未来更进一步推行到社区医院。药品成本所占的比例在未来有可能会有所增加。
受访医院的卫生材料成本呈现出高速增长的趋势;不过,三级医院的卫生材料占比趋于平稳。
在核对了医院收入和成本后,报告揭示了一个残酷的事实——受访的三级医院结余在2018年首次为负,即处于亏损状态。
正因为目前的形势如此严峻,DRG的实施迫在眉睫。目前,我国设立了30个城市作为试点。按照“顶层设计、模拟测试、实际付费”三步走的思路,确保完成各阶段的工作任务,确保2020年模拟运行,2021年启动实际付费。
所有图片均来自HIA报告,如需进一步了解请咨询HIA联盟
https://www.chinahia.com/#/home






























